特定健診・特定保健指導
日本人の死因の約6割を占める生活習慣病(*)を減らすことを目的として、40歳から74歳までの被保険者および被扶養者を対象に、「特定健康診査(特定健診)」および「特定保健指導」の実施が各健康保健組合に義務付けられています。
生活習慣病は自覚症状がないまま進行しますが、生活習慣の改善によってこれらの病気の予防が可能なため、その一歩手前といわれるメタボリックシンドロームに着目した健診を行い、メタボリックシンドロームの該当者やその予備群に対して、生活習慣改善のための保健指導(特定保健指導)を実施します。
*生活習慣病とは、食事や運動・喫煙・飲酒・ストレスなどの生活習慣が深く関与し、発症の原因となる疾患の総称のことで、がん・脳血管疾患・心疾患・脳血管疾患や心疾患の危険因子となる動脈硬化症・糖尿病・高血圧症・脂質異常症などが含まれます。
特定健康診査(特定健診)
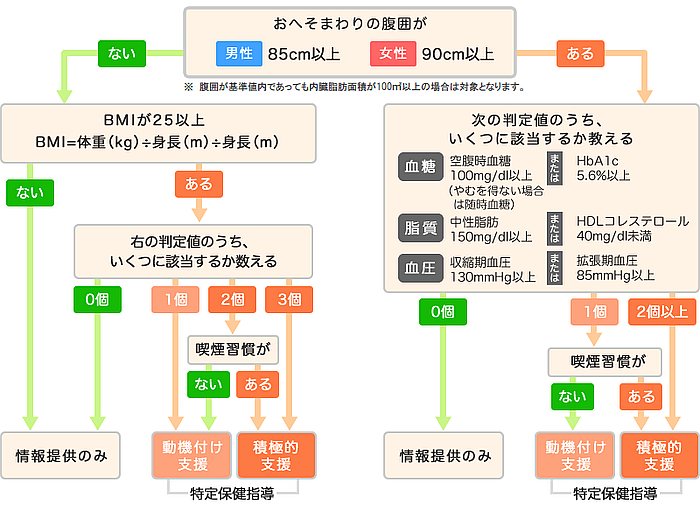
メタボリックシンドロームは、おなかまわりに脂肪がつく内臓脂肪型肥満に加え、高血糖、高血圧、脂質異常などのリスクを複数あわせ持った状態をいいます。2008年4月より40歳以上の健康診断には、「特定健康診査(特定健診)」として腹囲の測定、BMIや血糖・血圧・血中脂質などメタボリックシンドロームに着目した検査が行われています。
健診結果より内臓脂肪蓄積の程度と問診票からリスクを評価して、保健指導が必要かどうかを判定します。リスクは階層化して、特定保健指導のレベル(「動機付け支援」・「積極的支援」)を確認します。
健診項目
基本的な項目
- 質問票…服薬、喫煙習慣など
- 身体計測…身長、体重、BMI、腹囲
- 血圧測定
- 診察
- 尿検査…尿糖、尿蛋白
- 血糖検査…空腹時血糖またはHbA1c、やむを得ない場合には随時血糖
- 血中脂質検査…中性脂肪、HDLコレステロール、LDLコレステロールまたはNon-HDLコレステロール
- 肝機能検査…AST(GOT)、ALT(GPT)、γ-GT(γ-GTP)
詳細な健診の項目 ※医師が必要と判断した場合に選択的に実施
- 心電図検査
- 眼底検査
- 貧血検査…赤血球数、ヘモグロビン値、ヘマトクリット値
- 血清クレアチニン検査(eGFRによる腎機能の評価を含む)
特定保健指導の階層化基準
特定保健指導
特定健診の結果から、生活習慣病の発症リスクが高く生活習慣の改善による生活習慣病の予防効果が多く期待できる方に対して、専門スタッフ(保健師、管理栄養士など)が個人のライフスタイルに沿った、無理のないアドバイスで生活習慣を見直すサポートをします。
※65歳以上の人は、積極的支援に該当した場合でも動機付け支援となります。
※糖尿病や高血圧症などで服薬中の人は特定保健指導の対象とはなりません。
| 動機付け支援 | 生活習慣病の発症リスクが中程度の人です。 健診結果の改善や悪化させないための取り組みのきっかけづくりをします。 専門スタッフとの面接で個人の行動目標を作成し、実践します。3ケ月経過後に計画どおり効果が出ているかなどを確認します。 |
| 積極的支援 | 生活習慣病の発症リスクが高い人です。 健診結果の改善やリスク減少を目指して、専門スタッフとの面接で個人の行動目標を作成し、生活習慣改善に取り組めるように、3ケ月以上定期的・継続的なサポートを受けながら実践し、終了後に効果を評価確認します。 |
| 情報提供 | メタボリックシンドロームに該当しない人、および受診者全員に、健診結果の見方や生活習慣病についての情報を提供します。 |
特定健康診査等実施計画書
当健保では、特定健康診査等実施計画書を作成し、目標数値を達成するよう計画的に実施しています。